У 2019 ААП оновила керівництво щодо менеджменту стрептококової інфекції групи b (СГБ) з раннім та пізнім початком. До тексту керівництва 2010 року було внесено кілька важливих змін, котрі стосуються ведення матері в плані профілактики стрептококових інфекцій у новонароджених.
Зазначені зміни визнані Американським коледжем акушерів і гінекологів, Комітетом по плоду і новонародженим, Комітетом з інфекційних захворювань.
Важливий комплексний підхід

Інфекція бета-гемолітичного стрептокока (СГБ-інфекція), навіть в розвинених країнах залишається вагомою причиною сепсису новонароджених. Перші рекомендації з профілактики такої патології були опубліковані ще в 1996 році й з того часу безперервно вдосконалюються.
На початку 2000-х, педіатри прийшли до думки, що найкращих результатів варто очікувати від універсального антенатального підходу. Основа його – мікробіологічний моніторинг вагітних на збудників і профілактичне лікування жінок з групи ризику (подробиці можна подивитися на нашому сайті).
Впровадження такого підходу дозволило знизити захворюваність на СГБ з 1,8 випадку на 1000 новонароджених в 1990 році, до 0,23 на 1000 у 2015 році.
Нові дані про мікробіологію збудника, епідеміологію та особливості клінічної картини, змусили фахівців Комітету з інфекційних захворювань переглянути рекомендації. Основне завдання – узагальнити тактику ведення жінок на основі рекомендацій педіатричної та акушерсько-гінекологічної служб.
Рекомендації Американської Академії Педіатрії
У новому звіті ААП від 2019 року, представлені оновлені рекомендації з ведення новонароджених і немовлят з раннім і пізнім варіантами перебігу СГБ. Мета їх практичного застосування – повне одужання маленьких пацієнтів.
Основні моменти рекомендацій AAP:
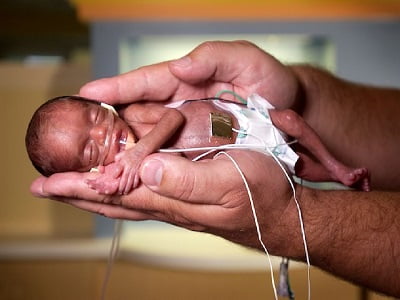
- Оцінка ризику захворювання на СГБ з раннім початком має ґрунтуватися на загальних принципах, встановлених в клінічних звітах ААП з ведення новонароджених з підозрою чи підтвердженим бактеріальним сепсисом. Ці принципи включають розподіл новонароджених за групами ризику, зокрема – дітей, котрі народилися в терміні вагітності ≥35 тижнів, і дітей, котрі народилися в результаті недоношеної вагітності, <35 тижнів.
- Для того, щоб розраховувати на прийнятний профілактичний ефект щодо СГБ з раннім початком, необхідне застосування у внтурішньопологовому періоді антибіотиків пеніциліну, цефазоліну, або ампіциліну.
- Жінкам з високим ризиком анафілактичної реакції на бета-лактамні антибіотики, слід призначати альтернативні кліндаміцин чи ванкоміцин. Як на перший ряд, спиратися на них не можна, тому що недостатньо доказів щодо їхньої ефективності проти СГБ.
- Діагностика стрептококової інфекції грунтується на бактеріологічному дослідженні крові або спинномозкової рідини хворої дитини. Неспецифічні показники, такі як цитологія крові та C-реактивний білок, не дозволяють дати обгрунтований прогноз щодо інфекції з раннім початком. Особливо – стосовно дітей з вихідним низьким ризиком інфікування.
- Оцінка СГБ з пізнім початком процесу, має грунтуватися на клінічних ознаках інфекційного захворювання у немовляти. Підтвердження діагнозу – на виділенні культури збудника із за замовчуванням стерильних середовищ і відділів тіла. Від інфекції СГБ з пізнім початком, інтранатальна антибіотикопрофілактика не захищає.
- Деталі антибактеріальної терапії щодо інфекції СГБ раннього і пізнього варіантів, ґрунтуються на індивідуальних параметрах хворої дитини (вік, маса тіла). Кращим препаратом вважається пеніцилін, прийнятною альтернативою – ампіцилін.
Рекомендації акушерсько-гінекологічного коледжу
Переглянуті принципи, якими необхідно керуватися для зниження ризику СГБ у новонароджених, ґрунтуються на антенатальному скринінгу флори піхви та прямої кишки у матері. А в разі виявлення збудників – застосуванні внутрішньопологової антибіотикопрофілактики жінкам з груп ризику.
Основні моменти керівництва включають:
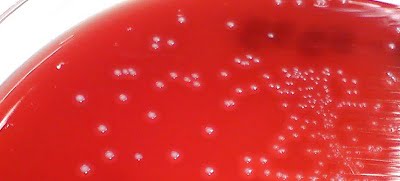
- Оптимальне вікно для антенатального скринінгу вагітних жінок СГБ, зміщене з 35-36 тижнів вагітності на 36-37. Це запропоновано з метою підвищити точність результатів бактеріологічного аналізу на СГБ-інфекцію з родових шляхів матері. Взяття матеріалу для посіву за п'ять тижнів до передбачуваних пологів, на 36 тижні гестації, вважається більше відповідним стану мікробіома мами на 41 тижні, під час пологів.
- Рекомендується проведення інтранатального курсу антибіотикопрофілактики всім жінкам з наступних категорій:
- у кого виявлені стрептококи групи b в будь-якому зі зразків;
- у кого під час вагітності відзначалася бактеріурія;
- у кого діти від попередніх пологів стикалися з СГБ-інфекцією;
- у кого статус інфікованості стрептококами невідомий, але існує фактор ризику (передчасні пологи, передчасний розрив навколоплідного міхура);
- Жінкам під час пологів з терміном гестації менш, ніж 37 тижнів і з невідомим статусом щодо СГБ, призначається курс антибіотикопрофілактики в разі тривалості безводного періоду понад 18 годин або при появі під час пологів лихоманки понад 38 ° C. Курс також слід проводити тим жінкам, у кого при попередніх пологах відзначалися стрептококи b, тому що це – фактор високого ризику стосовно обсіменіння пологових шляхів при поточній вагітності.
- Пеніцилін залишається рекомендованим антибіотиком для проведення курсу внутрішньопологової профілактики СГБ-інфекції, альтернатива йому – ампіцилін. Жінкам з алергією на бета-лактамні антибіотики рекомендується застосовувати один із трьох препаратів: кліндаміцин, цефазолін або ванкоміцин. Вибір конкретного препарату варто робити на підставі результатів дослідження ізоляту стрептококів на антибіотикорезистентність.
- Вагітним жінкам, які мають анамнестичні згадки про алергію на пеніциліни, рекомендується ставити алергопроби на антибіотик. Тому що багато хто з жінок, що згадують про алергію на пеніцилін, фактично до нього толерантні.