В 2019 году, AAП обновила руководство по менеджменту стрептококковой инфекции с ранним и поздним началом стрептококковой инфекции группы b (СГБ). В текст руководства 2010 года было внесено несколько важных изменений, касающихся ведения матери в плане профилактики стрептококковых инфекций у новорожденных.
Указанные изменения признаны Американским колледжем акушеров и гинекологов, Комитетом по плоду и новорожденным, Комитетом по инфекционным заболеваниям.
Важен комплексный подход

Инфекция бета-гемолитического стрептококка (СГБ-инфекция), даже в развитых странах остается весомой причиной сепсиса новорожденных. Первые рекомендации по профилактике такой патологии были опубликованы еще в 1996 году и с тех пор непрерывно совершенствуются.
В начале 2000-х, педиатры пришли к мнению, что наилучших результатов стоит ожидать от универсального антенатального подхода. Основа его – микробиологический мониторинг беременных и профилактическое лечение женщин из группы риска (подробности можно посмотреть на нашем сайте).
Внедрение такого подхода позволило снизить заболеваемость СГБ с 1,8 случаев на 1000 новорожденных в 1990 году, до 0,23 на 1000 в 2015 году.
Новые данные о микробиологии возбудителя, эпидемиологии и особенностях клинической картины, заставили специалистов Комитета по инфекционным заболеваниям пересмотреть рекомендации. Основная задача – обобщить тактику ведения женщин на основе рекомендаций педиатрической и акушерско-гинекологической служб.
Рекомендации Американской Академии Педиатрии
В новом, от 2019 года, отчете ААП представлены обновленные рекомендации по ведению новорожденных и младенцев с ранним и поздним вариантами течения СГБ. Цель их практического применения – полное выздоровление пациента.
Основные моменты рекомендаций AAP:
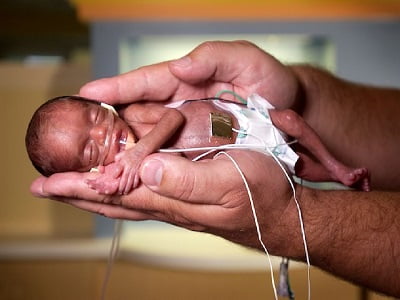
- Оценка риска заболевания СГБ с ранним началом должна основываться на общих принципах, установленных в клинических отчетах ААП по ведению новорожденных с подозрением или подтвержденным бактериальным сепсисом. Эти принципы включают распределение новорожденных по группам риска, в частности – детей, родившихся в срок беременности ≥35 недель, и детей, родившихся в результате недоношенной беременности, <35 недель.
- Для того, чтоб рассчитывать на приемлемый профилактический эффект в отношении СГБ с ранним началом, необходимо применение во внутриродовом периоде антибиотиков пенициллина, цефазолина, или ампициллина.
- Женщинам с высоким риском анафилактической реакции на бета-лактамные антибиотики, следует назначать альтернативные клиндамицин или ванкомицин. Опираться на них нельзя, так недостаточно доказательств в отношении их эффективности против СГБ.
- Диагностика стрептококковой инфекции основывается на бактериологическом исследовании крови или спинномозговой жидкости больного ребенка. Неспецифические показатели, такие как цитология крови и C-реактивный белок, не позволяют дать обоснованный прогноз в отношении инфекции с ранним началом. Особенно – среди детей с изначально низким риском инфицирования.
- Оценка СГБ с поздним началом процесса, должна основываться на клинических признаках инфекционного заболевания у младенца. Подтверждение диагноза – на выделении культуры возбудителя из по умолчанию стерильных сред и отделов тела. От инфекции СГБ с поздним началом, интранатальная антибиотикопрофилактика не защищает.
- Антибактериальная терапия в отношении инфекции СГБ раннего и позднего вариантов, основывается на индивидуальных параметрах больного ребенка (возраст, масса тела). Предпочтительным препаратом считается пенициллин, приемлемой альтернативой – ампициллин.
Руководство акушерско-гинекологического колледжа
Пересмотренные принципы, которыми необходимо руководствоваться для снижения риска СГБ у новорожденных, основываются на антенатальном скрининге флоры влагалища и прямой кишки у матери. А в случае выявления возбудителей – применении интранатальной антибиотикопрофилактики женщинам из групп риска.
Основные моменты руководства включают:
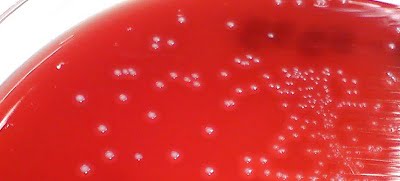
- Оптимальное окно для антенатального скрининга беременных женщин СГБ, смещено с 35-36 недель беременности на 36-37. Это предложено с целью повысить точность результатов бактериологического анализа на СГБ-инфекцию из родовых путей матери. Взятие материала для посева за пять недель до предполагаемых родов, на 36 неделе гестации, считается больше соответствующим состоянию микробиома мамы на 41 неделе, в родах.
- Рекомендуется проведение интранатального курса антибиотикопрофилактики всем женщинам из следующих категорий:
- у кого обнаружены стрептококки группы b в любом из образцов;
- у кого во время беременности отмечалась бактериурия;
- у кого дети от предыдущих родов сталкивались с СГБ-инфекцией;
- у кого статус инфицированности стрептококками неизвестен, но имеется фактор риска (преждевременные роды, преждевременный разрыв околоплодного пузыря);
- Женщинам в родах со сроком гестации меньше 37 недель и с неизвестным статусом по СГБ, назначается курс антибиотикопрофилактики в случае продолжительности безводного периода более 18 часов или при появлении в родах лихорадки, более 38 ° C. Курс также следует проводить тем женщинам, у которых при предыдущих родах отмечались стрептококки b, потому что это – фактор высокого риска в плане обсемененности родовых путей при текущей беременности.
- Пенициллин остается рекомендуемым антибиотиком для проведения курса внутриродовой профилактики СГБ-инфекции, альтернатива ему – ампициллин. Женщинам с аллергией на бета-лактамные антибиотики, рекомендуется применять один из трех препаратов: клиндамицин, цефазолин или ванкомицин. Выбор конкретного препарата лучше делать на основании результатов исследования изолята стрептококков на антибиотикорезистентность.
- Беременным женщинам, имеющим анамнестические упоминания об аллергии на пенициллины, рекомендуется ставить аллергопробы на антибиотик. Потому что многие женщины, упоминающие об аллергии на пенициллин, фактически к нему толерантны.